_Nội dung các bài dịch eJIFCC số 2_
1. MỐI LIÊN QUAN GIỮA CASPASE-3 VÀ NỒNG ĐỘ HORMONE TUYẾN GIÁP TRÊN BỆNH NHÂN SUY GIÁP – NGHIÊN CỨU THỰC HIỆN TẠI BỆNH VIỆN
Sathwika Shetty¹, Sindhu¹, Poornima Ajay Manjrekar¹, Sowndarya Kollampare¹, Janice Dsa²*
¹ Bộ môn Hóa sinh, Trường Y khoa Kasturba, Mangalore, Học viện Giáo dục Đại học Manipal, Manipal, Ấn Độ
² Bộ môn Hóa sinh, Viện Khoa học Y sinh & Trung tâm Nghiên cứu A.J., Mangalore, Karnataka, Ấn Độ
Tóm tắt
Giới thiệu:
Nghiên cứu tiến cứu tại bệnh viện nhằm đánh giá mối liên quan giữa nồng độ hormone tuyến giáp và nồng độ caspase-3 huyết thanh – một dấu ấn quan trọng của chết tế bào theo chương trình (apoptosis) – trên 183 bệnh nhân được chẩn đoán suy giáp.
Phương pháp:
Nồng độ caspase-3 huyết thanh được định lượng bằng caspase-3 ELISA kit; nồng độ caspase-3 tăng phản ánh gia tăng hoạt động apoptosis.
Kết quả:
Không ghi nhận tương quan có ý nghĩa giữa nồng độ caspase-3 và nồng độ hormone tuyến giáp trong toàn bộ mẫu. Tuy nhiên, ở nhóm bệnh nhân có TSH tăng nhẹ (Nhóm I), nồng độ caspase-3 tương quan nghịch với T3 (r = -0,319; p < 0,05) và T4 (r = -0,377; p < 0,001).
Phân tích phân tầng theo tuổi cho thấy ở nhóm bệnh nhân trẻ (18–40 tuổi), tuổi là yếu tố dự báo độc lập làm giảm caspase-3 (p = 0,027), gợi ý xu hướng suy giảm hoạt động apoptosis khi bước vào giai đoạn đầu tuổi trưởng thành. Ở nhóm bệnh nhân lớn tuổi (≥41 tuổi), nồng độ T4 huyết thanh là yếu tố dự báo độc lập và có tương quan nghịch với caspase-3 (p = 0,048).
Phân tích tương quan từng phần có hiệu chỉnh theo tuổi làm mất ý nghĩa thống kê của các mối liên quan trước đó, cho thấy tuổi là một yếu tố gây nhiễu.
Kết luận:
Mối liên quan giữa hormone tuyến giáp và quá trình apoptosis phụ thuộc cả vào tuổi và mức độ nặng của suy giáp. Hormone tuyến giáp có mối liên quan nghịch với hoạt động apoptosis ở những bệnh nhân suy giáp nhẹ, trong khi tuổi ảnh hưởng độc lập đến caspase-3 ở người trẻ, và T4 vẫn là yếu tố dự báo quan trọng ở người lớn tuổi. Những phát hiện này nhấn mạnh sự tương tác phức tạp giữa quá trình lão hóa, chức năng tuyến giáp và apoptosis, với những tác động tới sinh lý bệnh liên quan đến tuyến giáp trong suốt vòng đời.
2. Tổng quan về xét nghiệm CRP tại chỗ (POCT) đối với nhiễm khuẩn huyết tại Khoa Cấp cứu
Natasha Gomes Berlouis
Royal College of Physicians of Ireland, Frederick House, 19 South Frederick Street, Dublin 2, D02 X266, Ireland
Tóm tắt
Việc bắt đầu điều trị kịp thời và phù hợp cho nhiễm khuẩn huyết tại Khoa Cấp cứu đóng vai trò then chốt đối với tiên lượng của người bệnh. Hướng dẫn của Surviving Sepsis Campaign cho thấy kết quả điều trị được cải thiện ở bệnh nhân sốc nhiễm khuẩn khi thuốc kháng vi sinh được sử dụng trong vòng 1 giờ kể từ khi bệnh nhân đến khám.
Việc nhận diện và điều trị bệnh nhân nguy kịch có thể được đẩy nhanh thông qua các phương pháp xét nghiệm tại chỗ (point-of-care testing – POCT), thay vì phụ thuộc vào xét nghiệm tại phòng xét nghiệm trung tâm. C-reactive protein (CRP) được sử dụng như một yếu tố dự báo tiên lượng trong nhiễm khuẩn huyết; tuy nhiên, cần được diễn giải kết hợp với các biểu hiện lâm sàng của bệnh nhân do độ đặc hiệu và độ nhạy còn hạn chế.
Một số bộ kit xét nghiệm CRP tại chỗ đơn giản và hiệu quả được đề cập bao gồm: miễn dịch đo độ đục (immunoturbidimetry), đo tán xạ miễn dịch (immunonephelometry), xét nghiệm dòng chảy bên (lateral flow assays) và các xét nghiệm sinh học (bioassays). Các phương pháp này có những ưu điểm so với xét nghiệm tại phòng xét nghiệm trung tâm, tuy nhiên vẫn cần được nghiên cứu thêm.
Các công cụ hữu ích như xét nghiệm CRP tại chỗ có tiềm năng cải thiện hiệu quả vận hành trong cấp cứu. Việc ứng dụng xét nghiệm này trong tối ưu hóa điều trị kháng sinh nhằm giảm tỷ lệ kháng kháng sinh và cải thiện kết cục nhiễm khuẩn huyết vẫn cần được xác nhận thêm.
Quản lý sốc nhiễm khuẩn tại Khoa Cấp cứu vẫn là một thách thức lớn; do đó, cần có thêm các nghiên cứu xác nhận trong tương lai cũng như các hướng dẫn lâm sàng về biomarker sử dụng trong xét nghiệm tại chỗ nhằm thiết lập độ tin cậy của phương pháp này.
Giới thiệu
Khoa Cấp cứu (ED) là môi trường có lưu lượng bệnh nhân lớn, thời gian chờ kéo dài, dễ dẫn đến quá tải và ảnh hưởng đến chất lượng chăm sóc. Trong bối cảnh đó, việc rút ngắn thời gian chẩn đoán và điều trị là yếu tố then chốt để cải thiện kết cục bệnh nhân.
Xét nghiệm tại chỗ (POCT) cho phép thực hiện xét nghiệm ngay tại giường bệnh, giúp rút ngắn đáng kể thời gian từ khi xuất hiện triệu chứng đến khi điều trị. Điều này đặc biệt quan trọng trong nhiễm khuẩn huyết – một tình trạng nguy kịch, trong đó việc sử dụng kháng sinh trong vòng 1 giờ đầu có thể làm giảm tử vong.
CRP là một biomarker thường được sử dụng để hỗ trợ phân loại bệnh nhân và đánh giá mức độ viêm. Tuy nhiên, do độ đặc hiệu và độ nhạy còn hạn chế, việc sử dụng CRP cần kết hợp với đánh giá lâm sàng.
Giá trị chẩn đoán của CRP trong nhiễm khuẩn huyết
CRP là protein pha cấp do gan sản xuất, tăng nhanh sau 4–6 giờ kể từ khi có kích thích viêm và đạt đỉnh sau 36–50 giờ. Sự tăng CRP liên quan đến hoạt động của các cytokine như IL-6 và IL-1.
CRP có thể hỗ trợ phân biệt nhiễm khuẩn và nhiễm virus, tuy nhiên do độ nhạy và độ đặc hiệu thấp, không thể sử dụng như một công cụ chẩn đoán độc lập. Việc diễn giải cần dựa trên bối cảnh lâm sàng.
So với CRP, procalcitonin (PCT) tăng sớm hơn và có độ đặc hiệu cao hơn trong nhiễm khuẩn, đồng thời hữu ích trong theo dõi đáp ứng điều trị. Tuy nhiên, chi phí cao và chưa tối ưu về ngưỡng cắt là những hạn chế của PCT.
So sánh xét nghiệm tại chỗ và xét nghiệm tại phòng xét nghiệm
POCT có ưu điểm nổi bật là thời gian trả kết quả nhanh (10–15 phút), trong khi xét nghiệm tại phòng xét nghiệm trung tâm thường mất trên 1 giờ. Điều này giúp đẩy nhanh quá trình ra quyết định lâm sàng, đặc biệt trong các tình huống cấp cứu.
Việc trì hoãn sử dụng kháng sinh trong nhiễm khuẩn huyết có thể làm tăng nguy cơ tiến triển sang sốc nhiễm khuẩn. Do đó, POCT có tiềm năng giảm sự không chắc chắn trong chẩn đoán và hỗ trợ kê đơn kháng sinh hợp lý hơn.
Ngoài ra, POCT có thể cải thiện dòng chảy bệnh nhân tại ED và giảm thời gian nằm viện, mặc dù bằng chứng về lợi ích này vẫn còn hạn chế.
Các phương pháp xét nghiệm CRP tại chỗ
Các phương pháp POCT CRP hiện nay bao gồm:
Miễn dịch đo độ đục: đơn giản, chi phí thấp, phù hợp triển khai rộng nhưng độ nhạy thấp hơn.
Miễn dịch tán xạ: độ nhạy cao hơn nhưng chi phí và yêu cầu thiết bị cao.
Phương pháp dòng chảy bên: nhanh, dễ sử dụng nhưng thường chỉ định tính.
ELISA và CLIA: độ nhạy cao nhưng chủ yếu dùng trong phòng xét nghiệm.
Các hệ thống đa chỉ dấu (CRP, PCT, IL-6) cho thấy hiệu quả cao hơn trong phát hiện nhiễm khuẩn, mở ra hướng tiếp cận mới trong chẩn đoán.
Theo Tổ chức Y tế Thế giới, thiết bị POCT cần đáp ứng tiêu chí ASSURED (giá hợp lý, nhạy, đặc hiệu, dễ dùng, nhanh, bền, không phụ thuộc thiết bị và dễ triển khai).
Hạn chế và các tình huống đặc biệt
CRP chịu ảnh hưởng bởi nhiều yếu tố như tuổi, BMI, bệnh nền, hút thuốc, chấn thương, phẫu thuật và các bệnh viêm không nhiễm khuẩn, dẫn đến tỷ lệ dương tính giả cao. Ở bệnh nhân suy giảm miễn dịch, CRP có độ đặc hiệu thấp, có thể làm chậm chẩn đoán và điều trị.
POCT dù tiện lợi nhưng còn hạn chế về độ chính xác và độ tin cậy. Việc thiếu các hướng dẫn chuẩn về kiểm soát chất lượng và đào tạo vận hành là rào cản lớn. Hiệu năng xét nghiệm có thể thay đổi đáng kể giữa điều kiện phòng xét nghiệm và thực hành thực tế.
Do đó, cần xây dựng hệ thống quản lý chất lượng (QMS), thực hiện QC định kỳ và chuẩn hóa quy trình vận hành để đảm bảo an toàn người bệnh.
Các biomarker khác trong nhiễm trùng huyết
Ngoài CRP, nhiều biomarker khác có giá trị trong chẩn đoán và tiên lượng:
PCT: đặc hiệu cao hơn trong nhiễm khuẩn, hỗ trợ quyết định dùng kháng sinh
IL-6: tăng rất sớm, hữu ích trong chẩn đoán sớm
Presepsin: nhạy trong tiên lượng nhưng cần thêm bằng chứng
BUN: phản ánh rối loạn chức năng thận, hỗ trợ đánh giá mức độ nặng
Xu hướng hiện nay là kết hợp nhiều biomarker cùng với cấy máu và các xét nghiệm sinh học phân tử (PCR) để nâng cao độ chính xác chẩn đoán.
Tác động lâm sàng và kết cục
POCT đa biomarker có thể giúp phát hiện sớm nhiễm trùng huyết, cải thiện kết cục bệnh nhân và hỗ trợ ra quyết định nhanh trong ED.
Mặc dù xét nghiệm phòng xét nghiệm vẫn là tiêu chuẩn vàng, POCT mang lại lợi thế về tốc độ và tính linh hoạt. Điều này có thể giúp giảm thời gian chờ, rút ngắn thời gian nằm viện và tối ưu chi phí điều trị.
POCT CRP cũng có tiềm năng hỗ trợ chương trình quản lý sử dụng kháng sinh (AMS), giúp giảm lạm dụng kháng sinh và hạn chế kháng thuốc, dù hiện còn thiếu bằng chứng mạnh trong môi trường ED.
Kết luận
CRP là một biomarker hữu ích nhưng không đặc hiệu, cần được sử dụng kết hợp với lâm sàng và các xét nghiệm khác. Trong khi POCT CRP có tiềm năng cải thiện hiệu quả vận hành tại Khoa Cấp cứu, vai trò của nó trong nâng cao độ chính xác chẩn đoán vẫn còn hạn chế.
Trong tương lai, việc phát triển các hệ thống POCT đa biomarker, cùng với các nghiên cứu xác nhận và hướng dẫn lâm sàng rõ ràng, sẽ là yếu tố then chốt để nâng cao giá trị ứng dụng của xét nghiệm này trong thực hành.
3. Quan điểm của nhân viên phòng xét nghiệm về Trí tuệ nhân tạo trong Xét nghiệm y học: Kết quả khảo sát quốc gia tại Albania
Helena Lame1,2*, Nevila Heta1,2, Valbona Tole1,2, Arba Coraj1,2, Etleva Refatllari1,2, Irena Korita1,2, Mirela Lika1,2, Ersida Kapllani1,2, Anyla Bulo1
1Laboratory Department, Faculty of Medicine, University of Medicine, Tirana
2Laboratory Networks, University Hospital Center “Mother Teresa”, Tirana, Albania
|
Thông tin bài báo
|
Tóm tắt
|
|
*Tác giả liên hệ: Helena Lame E-mail: helena.lame@umed.edu.al Rruga e Dibres, Nr. 371, Tirana 1005, Albania Phone: +355692993335 |
Giới thiệu:
Trí tuệ nhân tạo (AI) đang làm thay đổi lĩnh vực xét nghiệm y học. Tuy nhiên, việc tích hợp AI thành công phụ thuộc nhiều vào mức độ sẵn sàng của nhân viên y tế. Nghiên cứu này nhằm đánh giá quan điểm của nhân viên phòng xét nghiệm tại Albania về việc ứng dụng AI trong các phòng xét nghiệm y khoa. Phương pháp: Khảo sát bao gồm các nội dung:
Dữ liệu được thu thập tự động trong 4 tuần và tiến hành phân tích thống kê. Kết quả:
Nhìn chung, người tham gia có quan điểm tích cực về AI: AI được cho là có khả năng:
Các rào cản chính đối với triển khai AI:
Mặc dù có khác biệt giữa các nhóm nhân sự, đa số người tham gia đều bày tỏ mong muốn được đào tạo về AI. Kết luận:
Nhân viên xét nghiệm tại Albania có thái độ nhìn chung tích cực đối với AI và có nhu cầu cao về đào tạo AI. Việc tăng cường hạ tầng số và phát triển chương trình đào tạo được xem là điều kiện thiết yếu để triển khai AI trong y học xét nghiệm. |
Từ khóa:
Artificial Intelligence, Laboratory Medicine, Laboratory Professionals, Perspectives, Survey
Triple Point Pooled Sera (TriPPS) QC for Laboratory Analyte Error Detection: A Machine Learning based Quality Control in Laboratory
Prakruti Dash1, Sudeshna Rout1, Bharath Kumar Koppisetty2, Chhabi Rani Panda2, Dharashree3, Priyadarshini3, Tanushree Roy1 , Saurav Nayak3,4*
1Khoa Sinh hóa, Viện Khoa học Y tế Toàn Ấn Độ, Bhubaneswar, Ấn Độ
2Khoa Sinh hóa, Viện Khoa học Y tế Toàn Ấn Độ, Mangalagiri, Ấn Độ
3Khoa Sinh hóa, Bệnh viện IMS & SUM, Cơ sở 2, Bhubaneswar, Ấn Độ
4Viện Nghiên cứu Nhi khoa Quốc gia IMCR (NICHR), New Delhi, Ấn Độ
4. Kiểm soát chất lượng ba điểm bằng huyết thanh gộp (TriPPS) để phát hiện sai số: Mô hình kiểm soát chất lượng dựa trên học máy (Machine Learning) trong phòng xét nghiệm
Tóm tắt (Abstract)
Bối cảnh (Background): Việc kiểm soát chất lượng nội bộ- nội kiểm (IQC) tin cậy là yếu tố then chốtđảm bảo độ chính xác phân tích trong các phòng xét nghiệm lâm sàng. Các hệ thống QC dựa trên nguyên tắc cổ điển, chẳng hạn như Westgard và Levey–Jennings, thường có tính chất phát hiện muộnmang tính hồi cứu và độ nhạy kém với những dịch chuyển nhỏ nhưng có ý nghĩa lâm sàng. Nghiên cứu này giới thiệu hệ thống Kiểm soát chất lượng ba điểm bằng huyết thanh gộp (TriPPS) – một mô hình mới dựa trên học máy (machine learning), tích hợp huyết thanh gộp nội bộ phòng xét nghiệm (in-house pooled sera) với các thuật toán thích ứng nhằm tăng cường khả năng phát hiện sai số.
Phương pháp (Methods): Huyết thanh bệnh nhân còn dư sau xét nghiệm được trộn lại để tạo ra vật liệu nội kiểm (IQC) ổn định và tương đồng về hiệu ứng nền trong 60 ngày phân tích liên tiếp. Natri và Kaliđược sử dụng làm các chất phân tích đại diện. Ba mô hình học máy bổ trợ đã được áp dụng:
- k-Nearest Neighbour (k-NN): để phát hiện xu hướng sai số.
- Isolation Forest (IF): để phát hiện sai số ngẫu nhiên.
- Gaussian Process Regression (GPR): để mô hình hóa sai số hệ thống.
Các sai số hàng ngày được kiểm soát ± 1% và các sai số ngẫu nhiên mang tính xác suất được đưa vào để mô phỏng sự thay đổi dần dần của kết quả theo thời gian. Độ trễ phát hiện, độ nhạy và phân loại bất thường đã được đánh giá.
Kết quả (Results): Thuật toán k-NN đã nhận diện hiệu quả các sai số về xu hướng trong vòng 0–2 ngày kể từ khi bắt đầu xuất hiện sai lệch, trong khi mô hình IF phát hiện chính xác các dao động ngẫu nhiên với tỷ lệ dương tính giả tối thiểu. GPR đã mô hình hóa sự thay đổi nhỏ hệ thống phi tuyến tính với độ trung thực cao, ghi nhận được sự tiến triển của sai lệch mà các phương pháp tuyến tính bỏ qua. Việc tích hợp huyết thanh trộn đã giúp tăng cường tính ổn định, khả năng lặp lại và hiệu quả chi phí của hệ thống đối với tất cả các loại sai số.
Kết luận (Conclusion): Hệ thống TriPPS thể hiện một phương pháp tiếp cận dựa trên dữ liệu, có khả năng mở rộng trong kiểm soát chất lượng xét nghiệm bằng cách kết hợp huyết thanh gộp với các thuật toán học máy. Mô hình này giúp tăng cường sự cảnh giác phân tích, tạo điều kiện nhận diện sai số chủ động và cung cấp một giải pháp thực tiễn, tiết kiệm chi phí và nguồn lực cho việc giám sát QC theo thời gian thực tại các phòng xét nghiệm hóa sinh lâm sàng.
5. Thông báo nhanh:
Trí tuệ mang lại giá trị trong xét nghiệm y học: Kết hợp Trí tuệ Con người và Trí tuệ Nhân tạo hướng tới kết quả chăm sóc dựa trên giá trị
Damien Gruson1,2,3*, Pradeep Kumar Dabla4,5
1Department of Laboratory Medicine, Cliniques Universitaires St-Lux, Brussels, Belgium and Université Catholique de Louvain, Brussels, Belgium.
2Pôle de recherche en Endocrinologie, Diabète et Nutrition, Institut de Recherche Expérimentale et Clinique, Cliniques Universitaires Saint-Luc and Université Catholique de Louvain, Brussels, Belgium.
3IFCC Division on Emerging Technologies.
4Department of Biochemiistry, Govind Ballabh Pant Institute of Postgraduate Medical Education and Research, Associated Maulana Azad Medical College, New Delhi, Delhi, India.
5IFCC Scientific Division (SD).
|
Thông tin bài báo
|
Tóm tắt
|
| *Tác giả liên hệ:
Damien Gruson Department of Laboratory Medicine, Cliniques Universitaires St-Luc et Université Catholique de Louvain, 10 Avenue Hippocrate, Brussels, B-1200, Belgium E-mail: damien.gruson@uclouvain.be Phone: +32 (0)2 764 67 47 Fax number: +32 (0)2 764 69 30 |
Việc tích hợp trí tuệ nhân tạo (AI) vào chăm sóc sức khỏe và xét nghiệm y học đang làm thay đổi sâu sắc hoạt động chẩn đoán, quy trình vận hành và quản lý người bệnh. Tuy nhiên, chỉ riêng tiến bộ công nghệ không thể đảm bảo tạo ra những kết quả có ý nghĩa thực sự.
Khái niệm Beneficial Intelligence – BI (Trí tuệ tạo giá trị cho người bệnh), được định nghĩa là sự cộng hưởng giữa trí tuệ con người (Human Intelligence) và trí tuệ nhân tạo (Artificial Intelligence) (H + A= B), nhấn mạnh rằng công nghệ cần được định hướng bởi mục tiêu nhân văn, các nguyên tắc đạo đức và sự thấu cảm của con người. BI tái định vị AI không phải là sự thay thế chuyên môn của con người mà là công cụ tăng cường năng lực, giúp các chuyên gia xét nghiệm cung cấp dịch vụ chăm sóc chính xác, bền vững và lấy người bệnh làm trung tâm. Phù hợp với mô hình chăm sóc sức khỏe dựa trên giá trị, BI ưu tiên các kết quả quan trọng nhất, bao gồm kết quả lâm sàng, vận hành, kinh tế và xã hội. Xét nghiệm y học là môi trường thuận lợi để triển khai khung tiếp cận này, nơi số hóa, tự động hóa và các mô hình học máy đã và đang nâng cao hiệu quả chẩn đoán, phân tầng nguy cơ và hỗ trợ ra quyết định. Tuy nhiên, việc ứng dụng có trách nhiệm đòi hỏi phải được xác nhận dựa trên kết cục người bệnh, tuân thủ các khung đánh giá có cấu trúc và duy trì sự giám sát liên tục của con người. Cuối cùng, Trí tuệ Hữu ích không chỉ là một mô hình kỹ thuật mà còn là một tư duy: cam kết bảo đảm rằng sự kết hợp giữa trí tuệ con người và AI sẽ thúc đẩy một hệ thống chăm sóc sức khỏe công bằng, hiệu quả và bền vững trong tương lai. |
Từ khóa:
Beneficial Intelligence, Artificial Intelligence, Value-Based Laboratory Medicine, Outcomes, Ethics
6. Báo cáo ca bệnh
Bệnh giảm Phosphatase đồng mắc các rối loạn nội tiết: Một thách thức trong chẩn đoán
Anil K Chokkalla 1,2* , Niyutchai Chaithongdi3 , Megan Bell4
1 Khoa Xét nghiệm Y học, Sanford Health, Fargo, ND, USA
2 Khoa Giải phẫu bệnh, Đại học North Dakota, Grand Forks, ND, USA
3 Khoa Nội tiết, Sanford Health, Fargo, ND, USA
4 Khoa Di truyền Y học, Sanford Health, Fargo, ND, USA
Thông tin bài báo
*Tác giả liên hệ:
Anil Chokkalla, PhD, DABCC, NRCC
E-mail: anilkiran.chokkalla@sanfordhealth.org
Từ khóa
Bệnh giảm phosphatase, phosphatase kiềm, phosphoethanolamine nước tiểu, các bệnh rối loạn chuyển hóa bẩm sinh
Tóm tắt
Bệnh giảm phosphatase bẩm sinh khởi phát ở người trưởng thành là một thách thức trong chẩn đoán do các yếu tố lâm sàng và các xét nghiệm khó định hướng chẩn đoán. Mặc dù hiếm gặp, việc bỏ sót chẩn đoán gây hậu quả đáng kể vì nó có thể làm nặng thêm các khiếm khuyết khoáng hóa xương. Mặc dù các tiêu chuẩn chẩn đoán gần đây đã được phát hiện nhưng việc áp dụng vào thực hành lâm sàng còn nhiều hạn chế, phần nào do bệnh tiến triển khác nhau giữa các bệnh nhân. Để quản lý bệnh hiệu quả thường yêu cầu một đội ngũ đa chuyên khoa, bao gồm bác sĩ chuyên khoa cơ xương khớp, bác sĩ chuyên khoa phẫu thuật chỉnh hình, bác sĩ chuyên khoa nội tiết, chuyên gia di truyền y học, nha sĩ, chuyên gia vật lí trị liệu và phục hồi chức năng, chuyên gia giảm đau và bác sĩ hóa sinh lâm sàng. Trong bài báo này, chúng tôi trình bày một trường hợp bệnh giảm phosphatase bẩm sinh khởi phát ở người trường thành di truyền gen trội trên NST thường, trong đó việc chẩn đoán gặp khó khăn do bệnh đồng mắc các rối loạn nội tiết, gồm bệnh Addison và suy giáp nguyên phát. Hoạt độ enzym phosphatase kiềm giảm kéo dài đã đựợc ghi nhận hơn một thập kỷ và ban đầu được cho là do bệnh lý suy giáp. Tuy nhiên, sự cân nhắc lâm sàng của bác sĩ chuyên khoa nội tiết đã đưa đến xét nghiệm di truyền, xác nhận chẩn đoán bệnh giảm phosphatase bẩm sinh. Mặc dù người bệnh không biểu hiện các triệu chứng khác như mất răng sớm, giảm mật độ xương, loãng xương, phát hiện tình cờ này đã thúc đẩy chuyển người bệnh khám chuyên gia di truyền y học, sàng lọc gen bệnh hỗ trợ lập kế hoạch gia đình và xét nghiệm cho các thành viên trong gia đình.
Mô tả trường hợp bệnh
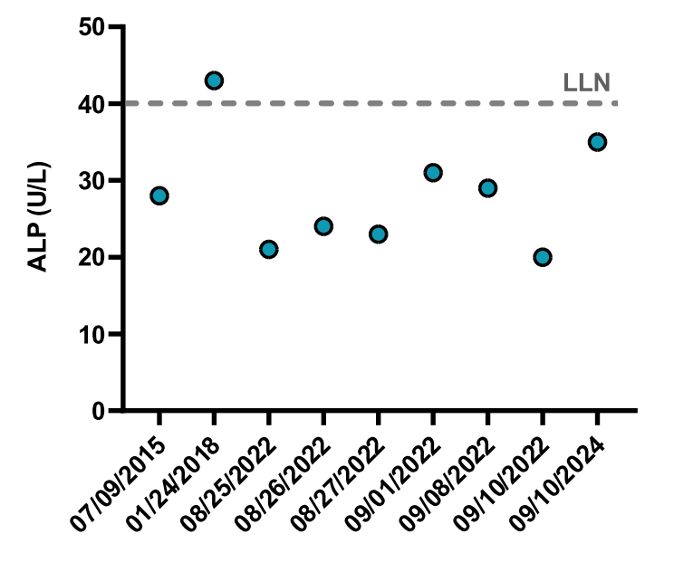
Một trường hợp bệnh nhân nữ, 30 tuổi đến khám tại phòng khám nội tiết để tái khám và quản lý bệnh suy giáp nguyên phát và bệnh Addison. Tại thời điểm chẩn đoán ban đầu, nồng độ hormon kích thích tuyến giáp TSH tăng lên 15,08 µIU/mL (khoảng tham chiếu: 0,35–4,54 µIU/mL), nồng độ FT4 giảm xuống 0,6 ng/dL (khoảng tham chiếu: 0,7-1,5 ng/dL), nồng độ cortisol buổi sáng không được phát hiện, ở mức <1 µg/dL (khoảng tham chiếu: 3,7–19,4 µg/dL), nồng độ hormon hướng vỏ thượng thận ACTH tăng lên 2050 pg/mL (khoảng tham chiếu: 7,2–63 pg/mL) và kháng thể 21-hydroxylase dương tính. Bệnh nhân tiếp tục điều trị với hydrocortisone 20 mg, fludrocortisone 0,1 mg và levothyroxine 75 µg. Điều đáng chú ý là hoạt độ Phosphatase kiềm (ALP) đã giảm kéo dài trong 10 năm qua, trong khi đó nồng độ canxi, vitamin D 25 – hydroxy và hormon tuyến cận giáp bình thường (Hình 1). Trung bình, hoạt độ ALP giảm 30% so với giới hạn dưới của mức bình thường. Hoạt độ ALP được đo bằng hệ thống Abbott Alinity ci trong năm 2021-2024 và hệ thống Abbott Architect c4000 trong năm 2015-2021. Trong cả hai phương pháp xét nghiệm, ALP xúc tác phản ứng thủy phân p-nitrophenyl phosphate không màu trong điều kiện kiềm, tạo ra p-nitrophenol (dạng phenoxide màu vàng) và phosphat vô cơ, hoạt độ enzym được định lượng bằng cách đo sự tăng độ hấp thụ quang tại bước sóng 404 nm. Sự giảm hoạt độ ALP được biết đến có liên quan đến bệnh lý suy giáp, chủ yếu là do giảm sản xuất ALP (Paula Hoff, BMJ Open, 2025). Tuy nhiên, dự kiến hoạt độ ALP sẽ trở về mức bình thường sau khi điều trị bằng levothyroxine. Mặc dù sau điều trị, nồng độ FT4 (1 ng/dL) và TSH (4,94µIU/mL) về mức bình thường, nhưng hoạt độ ALP của bệnh nhân vẫn giảm. Xét nghiệm các dạng đồng phân ALP không thành công do hoạt độ quá thấp. Điều đáng chú ý là các nghiên cứu về mật độ xương được đo bằng phương pháp hấp thụ tia X năng lượng kép (DEXA) không ghi nhận bất thường, với z-scores lần lượt là 1,2 cho cột sống thắt lưng và 0,6 cho hông phải. Nồng độ vitamin B12 cũng bình thường (nồng độ là 695 pg/mL, khoảng tham chiếu: 213–816 pg/mL). Xét nghiệm di truyền phát hiện một biến thể gây bệnh di hợp tử, c.517G>A (p.Glu191Lys), trên gen alkaline phosphatase ALPL, xác nhận chẩn đoán hạ phosphatase máu (HPP) khởi phát ở người trưởng thành, di truyền trội trên NST thường. Bệnh nhân không có triệu chứng lâm sàng của HPP như đau xương, răng mọc bất thường, chiều cao thấp, yếu cơ, đau cơ, hạn chế vận động hoặc dáng đi bất thường. Do không có sự thay đổi chức năng liên quan đến HPP, việc điều trị được hoãn lại và bệnh nhân được giới thiệu đến chuyên khoa di truyền y học để theo dõi thêm. Khuyến cáo tiến hành thực hiện DEXA lặp lại sau 4-5 năm do đặc tính tiến triển âm thầm của HPP khởi phát ở người trưởng thành [4]. Khi bệnh nhân chuẩn bị mang thai, bênh nhân đã được tư vấn về tầm quan trọng của xét nghiệm sàng lọc người mang gen bệnh di truyền để tránh di truyền lặn trên NST thường của các dạng HPP nặng khởi phát ở giai đoạn sơ sinh hoặc nhũ nhi. Ngoài ra, kết quả xét nghiệm di truyền cũng được thông báo với các thành viên trong gia đình để thực hiện xét nghiệm di truyền tiếp theo. Theo báo cáo hiện tại, đây là báo cáo trường hợp bệnh đầu tiên về một bệnh nhân HPP đồng mắc cùng hai bệnh nội tiết: bệnh Addison và suy giáp nguyên phát.
Hình 1: Hoạt độ ALP luôn ở mức dưới giới hạn dưới của khoảng tham chiếu bình thường (LLN)
Giới thiệu
Hạ phosphatase máu (Hypophosphatasia – HPP) là một rối loạn chuyển hóa bẩm sinh hiếm gặp, do đột biến mất chức năng ở gen ALPL, mã hóa phosphatase kiềm không đặc hiệu mô, chủ yếu được biểu hiện ở xương, gan và thận [1]. Tỷ lệ mắc ước tính khoảng 1/100.000 người, và hơn 480 đột biến gen ALPL đã được mô tả [2]. Giảm khoáng hóa xương là dấu hiệu điển hình của HPP, do sự tích tụ của pyrophosphate vô cơ, một cơ chất tự nhiên của ALP và là chất ức chế mạnh sự hình thành tinh thể hydroxyapatite [3]. Mức độ nghiêm trọng phụ thuộc vào tuổi khởi phát và rất đa dạng, từ mất răng nhẹ hoặc bệnh nha chu đến mất khoáng xương nặng, thiểu sản phổi, suy hô hấp, co giật có đáp ứng với vitamin B6 [4]. HPP khởi phát ở giai đoạn trẻ sơ sinh và chu sinh thường biểu hiện với các dạng nặng, trong khi HPP khởi phát ở người trưởng thành thường có biểu hiện nhẹ đến trung bình [5].
Chẩn đoán HPP dựa trên sự kết hợp của các triệu chứng lâm sàng, kết quả xét nghiệm sinh hóa (hoạt độ ALP giảm kéo dài, tăng các cơ chất tự nhiên của ALP như pyridoxal-5′-phosphate, phosphoethanolamine, hoặc pyrophosphate vô cơ, hình ảnh học (DEXA) và xét nghiệm di truyền (phân tích đột biến ALPL) [6]. Năm 2023, nhóm nghiên cứu quốc tế về HPP, gồm các chuyên gia từ Châu Âu và Bắc Mỹ đã đưa ra khuyến nghị chẩn đoán xác định HPP ở người trưởng thành và trẻ em dựa trên 2 tiêu chí chính hoặc 1 tiêu chí chính và 2 tiêu chí phụ [5]. Ở người trưởng thành, các tiêu chí chính bao gồm: đột biến ALPL gây bệnh hoặc đột biến ALPL có khả năng gây bệnh, tăng các cơ chất tự nhiên của ALP, gãy xương bất thường ở xương đùi, gãy xương bàn chân tái phát; các tiêu chí phụ bao gồm: gãy xương khó lành, đau cơ xương mạn tính, mất răng sớm do chấn thương, canxi hóa sụn và canxi hóa thận [5]. Ở trẻ em, các tiêu chí chính bao gồm: đột biến ALPL gây bệnh hoặc đột biến ALPL có khả năng gây bệnh, tăng các cơ chất tự nhiên của ALP, mất răng sữa không do chấn thương, biểu hiện còi xương, các tiêu chí phụ bao gồm: thấp lùn hoặc chậm phát triển chiều cao theo thời gian, hẹp sọ sớm, canxi hóa thận, co giật đáp ứng với vitamin B6, và chậm phát triển vận động [5]. Hiện nay, enzym thay thế tái tổ hợp ở người (Asfotase Alpha) là phương pháp điều trị duy nhất được FDA phê duyệt cho bệnh nhân HPP khởi phát ở thời kỳ sơ sinh/nhũ nhi và tuổi thiếu niên, nhưng chưa được phê duyệt cho HPP khởi phát ở người lớn tại Hoa Kỳ [7].
Thảo luận
Hoạt tính ALP giảm được quan sát trong nhiều tình trạng lâm sàng khác nhau, bao gồm: điều trị bằng thuốc chống hủy xương, rối loạn nội tiết như suy giáp, suy cận giáp, tăng cortisol máu và bệnh xương do thận, bệnh huyết học như thiếu máu ác tính và rối loạn tăng sinh tủy, thiếu dinh dưỡng như magie, kẽm, đồng, vitamin C, vitamin B6 và vitamin B12 [5]. Do sự chồng lấp giữa các yếu tố này, chẩn đoán HPP thường bị trì hoãn khoảng 5,7 năm kể từ khi xuất hiện triệu chứng [8]. Trong trường hợp bệnh nhân hiện tại xuất hiện giảm hoạt độ ALP từ năm 2015 nhưng chẩn đoán xác định chỉ được thiết lập vào năm 2024 sau khi xác nhận bằng xét nghiệm di truyền. Sự trì hoãn này một phần được cho là do tình trạng suy giáp nguyên phát cùng tồn tại.
Trong trường hợp không có triệu chứng lâm sàng, hoạt độ ALP giảm kéo dài dưới giới hạn dưới khoảng tham chiếu bình thường là yếu tố chính dẫn đến việc tiến hành xét nghiệm di truyền trong trường hợp của chúng tôi. Điều quan trọng là phải cân nhắc các yếu tố trước xét nghiệm, trong xét nghiệm, và sau xét nghiệm có thể ảnh hưởng đến kết quả ALP. Trước xét nghiệm: Sử dụng ống lấy mẫu sai có chất bảo quản EDTA có thể dẫn đến sự chelat hóa ion magie và kẽm, gây ra giảm giả tạo hoạt độ ALP [9]. Trong xét nghiệm: Xét nghiệm ALP dễ gặp lỗi thiết bị do đọc độ hấp thụ quang không đủ, dẫn đến giá trị giảm giả tạo [10]. Các xét nghiệm ALP từ nhiều nhà cung cấp đã được xác nhận có thể phát hiện Asfotase Alpha trong mẫu bệnh nhân sau khi pha loãng [10]. Do đó, quan trọng là phải khắc phục các lỗi đo độ hấp thụ quang thay vì báo cáo là không phát hiện được [10]. Sau xét nghiệm: Cần diễn giải hoạt độ ALP dựa trên giới hạn khoảng tham chiếu phân theo tuổi và giới tính. Trong xét nghiệm hiện tại của chúng tôi, giới hạn tham chiếu cho người trưởng thành là 40–150 U/L, dựa trên tờ hướng dẫn của nhà sản xuất. Trước khi quyết định thực hiện xét nghiệm di truyền có chi phí lớn, có thể đánh giá nồng độ các cơ chất tự nhiên của ALP không đặc hiệu mô, chẳng hạn như pyridoxal-5′-phosphate, phosphoethanolamine, hoặc pyrophosphate vô cơ. Tuy nhiên, việc tiếp cận các xét nghiệm này tại khu vực địa lý của chúng tôi còn hạn chế. Cả yếu tố lâm sàng và xét nghiệm đều có thể làm phức tạp việc chẩn đoán HPP. Do phổ rộng các kiểu hình trong HPP, xét nghiệm di truyền đóng vai trò quan trọng trong việc xác nhận chẩn đoán. Bệnh nhân được chẩn đoán HPP sẽ hưởng lợi từ đội ngũ chăm sóc đa ngành, một phương pháp tiếp cận còn hạn chế trong các cơ sở y tế vùng nông thôn trên toàn thế giới.
Tài liệu tham khảo
- Rockman-Greenberg C. Hypophosphatasia. Pediatr Endocrinol Rev. 2013;10 Suppl 2:380-388.
- Farman MR, Rehder C, Malli T, Rockman-Greenberg C, Dahir K, Martos-Moreno G, et al. The Global ALPL gene variant classification project: Dedicated to deciphering variants. Bone. 2024;178:116947.
- Kishnani PS, Seefried L, Dahir KM, Martos-Moreno G, Linglart A, Petryk A, et al. New insights into the landscape of ALPL gene variants in patients with hypophosphatasia from the Global HPP Registry. Am J Med Genet A. 2024;194(11):e63781.
- Whyte MP. Hypophosphatasia – aetiology, nosology, pathogenesis, diagnosis and treatment. Nat Rev Endocrinol. 2016;12(4):233-246.
- Khan AA, Brandi ML, Rush ET, Ali DS, Al-Alwani H, Almonaei K, et al. Hypophosphatasia diagnosis: current state of the art and proposed diagnostic criteria for children and adults. Osteoporos Int. 2024;35(3):431-438.
- Rush E, Brandi ML, Khan A, Ali DS, Al-Alwani H, Almonaei K, et al. Proposed diagnostic criteria for the diagnosis of hypophosphatasia in children and adolescents: results from the HPP International Working Group. Osteoporos Int. 2024;35(1):1-10.
- Kishnani PS, Rockman-Greenberg C, Rauch F, Bhatti MT, Moseley S, Denker AE, et al. Five-year efficacy and safety of asfotase alfa therapy for adults and adolescents with hypophosphatasia. Bone. 2019;121:149-162
- Seefried L, Dahir K, Petryk A, Högler W, Linglart A, Martos-Moreno G, et al. Burden of Illness in Adults With Hypophosphatasia: Data From the Global Hypophosphatasia Patient Registry. J Bone Miner Res. 2020;35(11):2171-178.
- Bowen RA, Remaley AT. Interferences from blood collection tube components on clinical chemistry assays. Biochem Med (Zagreb). 2014;24(1):31-44.
- Mathewson NJ, Baryeh K, Rudolf JW, Sundaresh V, Pandya V. Alkaline Phosphatase Activity Inconsistent with Patient’s Clinical Presentation: A Cautionary Tale. Clin Chem. 2024;70(12):1411-1414.


Bài viết liên quan
Giới thiệu Nhóm Biên dịch eJIFCC – Hội Hóa sinh Y học Việt Nam