Cả ba nhóm chất: carbohydrat, protein và lipid đều được cơ thể sử dụng là nguồn cung cấp năng lượng, nhưng carbohydrat là nguồn cung cấp năng lượng chính cho não, hồng cầu và tế bào võng mạc.
1. Nhắc qua về hấp thu và chuyển hóa carbohydrat
1.1. Tiêu hóa và hấp thu carbohydrat
Các thức ăn dưới dạng tinh bột được tiêu hóa ngay tại miệng. Dưới tác dụng của amylase trong nước bọt, tinh bột bị thủy phân thành maltose. Tại ruột các disaccarid được các enzym disaccarase tương ứng thủy phân thành các monosaccarid: glucose, fructose, galactose. Ở lòng ruột fructose được hấp thu vào tế bào ruột nhờ chất vận chuyển không phụ thuộc Na+, glucose và galactose hấp thu bằng cơ chế tích cực phối hợp với Na+ nhờ chất đồng vận chuyển glucose Na+. Sau đó chúng ra khỏi tế bào ruột vào máu bằng cơ chế thụ động.
Trong máu ở tĩnh mạch cửa, glucose là chủ yếu, chiếm trên 80%.
1.2. Sự vận chuyển glucose đến các tế bào
Glucose được vận chuyển từ máu đến các tế bào bằng cơ chế khuếch tán tăng cường nhờ những chất vận chuyển GLUT (glucose transporter). Hiện nay đã phát hiện được 14 loại GLUT ở người có ái lực khác nhau đối với glucose và có mức độ hoạt động ưu tiên đối với mỗi loại tế bào cũng khác nhau.
GLUT1 ở người trưởng thành được biểu hiện ở mức độ cao nhất trong hồng cầu và cả trong tế bào nội mô của các mô rào cản như hàng rào máu não , cung cấp nhiên liệu cần thiết cho các tế bào thần kinh. GLUT1 vận chuyển glucose ngay cả khi nồng độ glucose huyết giảm. Tuy nhiên người ta cũng thấy vai trò của Glut1 được điều chỉnh trong quá trình sinh ung thư ở nhiều loại mô khác nhau.
*GLUT2 là chất vận chuyển 2 chiều, cho phép glucose lưu thông theo 2 hướng, có tần số cao và có ái lực thấp, được biểu hiện ở tế bào ống thận, tế bào gan và tế bào beta tuyến tụy và trong màng đáy của biểu mô ruột non. Ở tế bào gan giúp hấp thụ glucose cho quá trình đường phân và tạo đường, đồng thời giải phóng glucose trong quá trình tạo glucose. Trong tế bào beta tuyến tụy, giúp glucose tự do vào nội bào, khi nồng độ glucose trong máu tăng sẽ kích hoạt bài tiết insulin . GLUT2 vận chuyển được cả 3 monosaccharide (glucose, galactose và fructose) từ tế bào niêm mạc ruột vào hệ tuần hoàn
*GLUT3 là một dạng có ái lực cao, cho phép nó vận chuyển glucose vào tế bào thần kinh ngay cả khi nồng độ glucose huyết thấp. là chất vận chuyển glucose chính của tế bào thần kinh, có ở cả đuôi gai và sợi trục tế bào thần kinh, và mức độ biểu hiện của nó ở các vùng khác nhau của não tương quan với việc sử dụng glucose tại vùng đó. GLUT3 cũng có trong nhau thai và liên quan đến sự phát triển của phôi ,
*GLUT4 là chất vận chuyển glucose do insulin điều chỉnh sau khi insulin kết hợp với receptor trên màng tế bào, được tìm thấy chủ yếu trong các mô mỡ và cơ vân (xương và tim). GLUT4 cho phép vận chuyển glucose vào tế bào cơ và mô mỡ khi nồng độ glucose huyết thấp.
*GLUT5 biểu hiện chính ở màng đỉnh của các tế bào biểu mô ruột, là con đường*, tinh hoàn và cơ, nhưng ý nghĩa sinh lý tại các mô này không rõ ràng.
*GLUT6 là pseudogen không biếu hiện ở mức protein.
*GLUT7 (microsom), được tìm thấy trong ruột non , ruột già, giúp sự khuếch tán của glucose tự do ra ngoài lưới nội nguyên sinh ở những mô có khả năng tân tạo glucose.
*GLUT 14 tìm thấy ở tinh hoàn.
1.3. Sự chuyển hóa của carbohydrat
Trong tế bào theo con đường đường phân (glycolysis), glucose và các monosaccarid khác chuyển hóa thành pyruvat, sau đó oxy hóa tiếp tục thành carbon dioxid và nước qua chu trình Citrat (chu trình Krebs) và chuyển cặp điện tử để oxy – phosphoryl hóa, tạo thành năng lượng dưới dạng ATP trong ty thế.
Sự oxy hóa glucose cũng xảy ra qua con đường hexose monophosphat (chu trình pentose) với sản phẩm là NADPH.
Con đường phân ly glycogen thành glucose (glucogenolysis), phân tử glycogen thoái hoá thành glucose và các sản phấm trung gian khác.
Con đường tân tạo glucose (gluconeogenesis) là sự tạo thành glucose từ các chất không phải glucose, các monosaccarid khác, acid amin, glycerol hoặc lactat.
2. Cơ chế điều hòa nồng độ glucose huyết
Nồng độ glucose huyết ở người bình thường dao động trong phạm vi hẹp 4,3 – 6 mmol/L (75 – 110 mg/dL) được điều hoà phức tạp bởi các con đường chuyển hóa của glucose và bởi các hormon.
2.1. Điều hòa do chuyển hoá
Trong giai đoạn nhịn ăn ngắn, các glycogen đã được tống hợp trong gan phân ly thành glucose và tăng sự tân tạo glucose trong gan, trong thận. Glucose từ gan cung cấp trực tiếp cho máu. Với nhịn đói kéo dài (khoảng 42 giờ) quá trình tân tạo glucose là nguồn cung cấp chủ yếu glucose. Ngược lại sau khi ăn, glucose được hấp thu và tổng hợp thành glycogen ở gan và cơ xương (cơ vân).
2.2. Điều hòa do các hormon ( bảng 1)
* Insulin là protein được tổng hợp tại ribosom trong lưới nội bào có hạt của tế bào β của tiểu đảo Langerhans tuyến tụy, dưới dạng tiền chất là preproinsulin. Nó nhanh chóng cắt bỏ đoạn trình tự tín hiệu (23 a.a) thành proinsulin ở lưới nội nguyên sinh, rồi đến phức hợp lưới Golgi, 90% proinsulin chuyển thành insulin sau khi loại bỏ peptid C (hình 1). Peptid C được bài tiết cùng với insulin. Insulin có TLPT 5.808, gồm 51 acid amin (a.a) trong hai chuỗi: A (21 a.a) và B (30 a.a), nối với nhau bởi hai cầu nối disulfua (-S-S-) ở Cys7A – Cys7B và Cys20A – Cys19B, chuỗi A có một liên kết -S-S-giữa Cys6 – Cys11. Nếu các cầu disulfua bị cắt đứt, insulin sẽ mất hoạt tính.
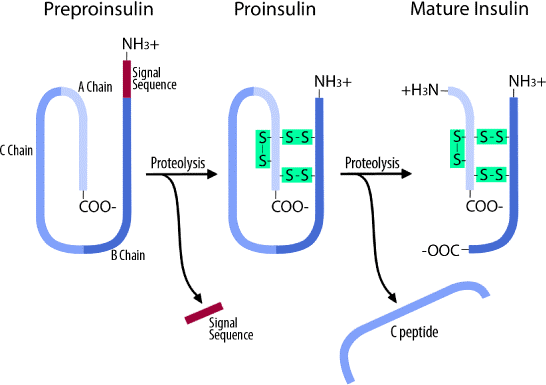
Hình 1. Sự hình thành insulin
Tuyến tụy của người bình thường bài tiết khoảng 30-40 U insulin/ngày. Sau bữa ăn, thông thường nồng độ insulin huyết tương có thế đạt tới 250 – 580 pmol/L (50 – 80 mU/L), nồng độ lúc đói khoảng 20 – 100 pmol/L (3-15 mU/L). Định lượng insulin dựa trên nguyên lý miễn dịch theo kiểu “sandwich”, theo phương pháp điện hóa phát quang (ECLIA). Hệ số chuyển đổi của đơn vị : pmol/L x 0,144 = µU/mL; µU/mL x 6. 945 =pmol/L. Nửa đời sống của insulin khoảng 5 phút.
Insulin kích thích chuyển hóa glucose thông qua GLUT4 để vận chuyển glucose vào tế bào, oxy hóa glucose và tống hợp glycogen. Insulin thúc đẩy tổng hợp protein, thu nạp acid amin và tác động lên sự biểu hiện gen, có hoạt tính gián phân thông qua tăng tổng hợp DNA. Insulin còn kích thích vận chuyển ion qua màng tế bào ở nhiều mô, kích thích tống hợp lipid ở mô mỡ, cơ và gan, có tác dụng ức chế sự phân hủy mỡ. Ngoài ra insulin còn có tác dụng trực tiếp lên sự tiết insulin từ tế bào β.
Một số bất thường về sinh tổng hợp và bài tiết insulin. Người ta đã tìm ra 7 loại đột biến liên quan đến cấu trúc của insulin: insulin Chicago, insulin Los Angeles, insulin Wakayama (cả 3 loại insulin này đều giảm khả năng gắn với thụ thể ), Proinsulin Tokyo, proinsulin Kyoto, proinsulin Oxford, Proinsulin Providence (các proinsulin này không phân cắt để tạo thành insulin), các đột biến gây ra các insulin khác thường được trình bày trong hình 2
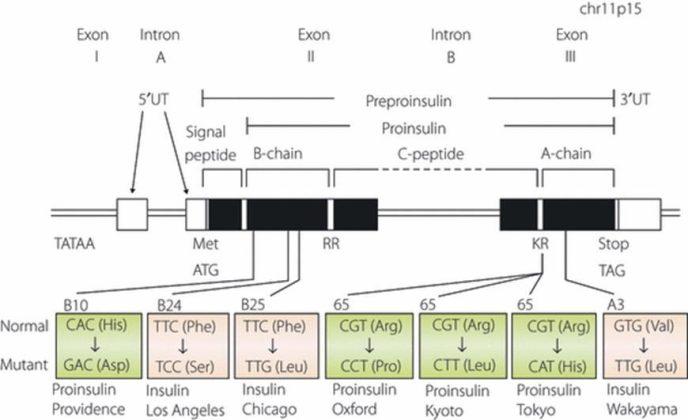
Hình 2. Các vị trí đột biến của các insulin và proinsulin
*Glucagon là peptid gồm 29 acid amin, được tổng hợp ở tế bào alpha (α) của tiểu đảo Langerhans , TLPT: 3.500. Nồng độ glucagon trong huyết tương khoảng 70 – 180ng/L (20 – 52pmol/L). Glucagon kích thích quá trình phân hủy glycogen ờ gan, kích thích sự tân tạo glucose, ức chế sự tổng hợp lipid ở gan, kích thích sự tạo thành chất cetonic.
Bảng 1. Tác dụng của các hormon trên nồng độ glucose máu
*
| Hormon | Nguồn gốc | Tác động trên glucose huyết | |
| Insulin | Tế bào β đảo tụy | Tăng | |
| Glucagon | Tế bào α đảo tụy | Tăng | |
| Epinephrin | Tủy thượng thận | Tăng | |
| Thyroxin | Tuyến giáp | Tăng không ý nghĩa | |
| GH | Tuyến yên trước | Tăng | |
| ACTH | Tuyến yên trước | Tăng | |
| Cortisol | Vỏ thượng thận | Tăng | |
| Somatostatin | Tế bào δ đảo tụy, một số mô khác | Tác dụng không nhiều | |
| Somatomedin | Gan | Tác dụng không nhiều |
- Hormon tăng trưởng (Growth hormone – GH, hay somatotropin) là protein được tiết ra ở thùy trước tuyến yên, có 191 a, TLPT 22.000. GH có tác dụng kích thích sự tăng trưỏng nói chung, kích thích sự tạo sụn hơn là tạo xương, kích thích sự bài tiết glucagon.
- Hormon tuyến giáp: T3 (Triiodothyronin) và T4 (tetraiodothyronin hay thyroxin) có tác dụng tăng phân ly glycogen, tăng tân tạo glucose, tăng hấp thu glucose ở ruột, tăng bài tiết insulin.
- Các hormon vỏ thượng thận: cortisol, corticosteron, chúng có tác dụng tăng tân tạo glucose, giảm tiêu thu glucose ở tế bào ngoại vi.
- Hormon tủy thượng thận: adrenalin, Các hormon này có tác dụng tăng phân ly glycogen ở cơ và gan.
- Somatostatin được tiết ra ở vùng dưới đồi và tế bào delta (δ) của tụy.
Somatostatin có tác dụng ức chế bài tiết GH, insulin và glucagon.
3. Các rối loạn chuyển hóa carbohydrat
3.1. Hạ glucose huyết
Nồng độ glucose huyết tương dưới 50 mg/dL (2,8 mmol/L) ở người lớn được xem như hạ glucose huyết. Hạ glucose huyết có triệu chứng không liên quan đến điều trị đái tháo đường tương đôi hiếm gặp vì cơ thể có cơ chế điều hòa rộng rãi với tình trạng hạ glucose huyết.
Tăng glucagon và epinephrine dường như là tuyến phòng thủ đầu tiên phản ứng chống lại tình trạng hạ glucose huyết cấp tính. Cortisol và hormon tăng trưởng cũng tăng lên một cách đáng kể và rất quan trọng trong việc đáp ứng với tình trạng hạ glucose huyết kéo dài.
Các triệu chứng không đặc hiệu, chủ yếu là các dấu hiệu của hệ thần kinh trung ương và hệ thần kinh giao cảm: vã mồ hôi, yếu, run rẩy, nôn, đói, mạch nhanh, đau đầu, lú lẫn, ngủ lịm, mất ý thức, hôn mê.
Nguyên nhân thường gặp do dùng insulin quá liều ở bệnh nhân đái tháo đường
3.2. Thiếu vitamin B1- thiamin (bệnh Beriberi)
Thiếu vitamin B1- thiamin (bệnh Beriberi) xuất hiện do thiếu thiamin trong thức ăn. Bệnh được đặc trưng bởi các dấu hiệu thần kinh và tim. Bệnh thể hiện bằng tê bì, tay chân suy yếu, rối loạn cảm giác da, tim có thể to, hoạt động tim suy yếu,
- Thiếu thiamin nguyên phát gây ra do lượng thiamin đưa vào không đầy đủ vì chế độ ăn có carbohydrate tinh chế cao (ví dụ: gạo đánh bóng, bột trắng, đường trắng) ở các nước đang phát triển. Nó cũng phát triển khi lượng đưa vào của các chất dinh dưỡng khác không đầy đủ, như có thể xảy ra ở thanh thiếu niên bị chán ăn nặng; thường xảy ra khi có sự thiếu hụt các vitamin B khác.
- Thiếu thiamin thứ cấp là do nhu cầu của cơ thể gia tăng,ví dụ do cường tuyến giáp, mang thai, cho con bú sữa mẹ, tập thể dục vất vả, hoặc bị sốt. Hấp thụ kém do tiêu chảy kéo dài. do chuyển hóa kém như trong suy Ở những người nghiện rượu có nhiều cơ chế góp phần vào sự thiếu hụt thiamin như do giảm lượng đưa vào, hấp thu và sử dụng kém, nhu cầu tăng, và cũng có thể là một khiếm khuyết apoenzyme.
- Bệnh beriberi thể khô biểu hiện các dấu hiệu thần kinh ngoại vi ở cả hai bên và gần như là đối xứng, xảy ra trong phân bổ dạng tất-găng tay. Chúng ảnh hưởng phần lớn các chi dưới, bắt đầu với chứng dị cảm ở các ngón chân, nóng ở bàn ngón chân (đặc biệt nghiêm trọng vào ban đêm), chuột rút cơ ở bắp chân, đau ở ống chân, và chứng khô bàn chân. Cơ bắp chân yếu, khó đứng lên từ vị trí ngồi xổm, và giảm cảm giác dao động ở ngón chân là các dấu hiệu sớm.
Thấy cơ bắp yếu. Sự thiếu hụt liên tục sẽ làm trầm trọng thêm chứng đau đa thần kinh, nó có thể ảnh hưởng đến các cánh tay.
- Bệnh beriberi (thể ướt) tim mạch là bệnh cơ tim do sự thiếu hụt thiamin. Ảnh hưởng đầu tiên là giãn mạch máu, nhịp tim nhanh, ra mồ hôi, da ấm, và chứng nhiễm toan lactic. Sau đó, suy tim sẽ phát triển, gây ra chứng khó thở nằm, phù phổi và chứng phù ngoại biên. Giãn mạch máu có thể tiếp theo đó, đôi khi dẫn đến sốc.
Ở trẻ em thường xảy ra ở trẻ sơ sinh từ 3 đến 4 tuần tuổi, được bú sữa từ người mẹ bị thiếu hụt thiamin.
- Hội chứng Wernicke-Korsakoff, xảy ra ở một số người nghiện rượu không ăn thực phẩm tăng cường thiamin. là thể bệnh kết hợp bệnh não Wernicke và bệnh tâm thần Korsakoff. Bệnh não Wernicke biểu hiện tâm thần chậm chạp hoặc thờ ơ, chứng giật cầu mắt, mất ngủ, chứng liệt cơ mắt, ý thức kém, và nếu không được chữa trị, sẽ bị hôn mê và tử vong. Bệnh này có thể là do sự thiếu hụt nghiêm trọng cấp tính hơn là sự thiếu hụt mãn tính. Bệnh tâm thần Korsakoff thể hiện rối loạn tâm thần, khó phát âm, và nói huyên thuyên với khiếm khuyết trí nhớ về các sự kiện gần đây. Có thể là do sự thiếu hụt mãn tính cũng có thể phát triển sau những đợt lặp lại của bệnh não Wernicke .
3.3. Các bệnh ứ glycogen bẩm sinh
Có 10 nhóm bệnh do thiếu hụt enzyme chuyển hóa glycogen. Ứ đọng glycogen hoặc chất chuyển hoá trung gian chủ yếu gây ra các rối loạn về gan và tim.
Bệnh ứ đọng glycogen loại I- (Glycogen storage disease type I – GSD I) hoặc bệnh Von Gierke, đặt theo tên của bác sĩ người Đức: Edgar Von Gierke, đây là trường hợp phổ biến nhất của các bệnh ứ đọng glycogen. Bệnh di truyền do thiếu glucose-6-phosphatase, tỷ lệ mắc bệnh ở Mỹ khoảng 1/ 50.000 đến 100.000 lần sinh. Bệnh gây suy yếu khả năng glucose tự do từ glycogen và tân tạo glucose, gây hạ glucose huyết nghiêm trọng và tăng ứ đọng glycogen ở gan và thận. Có thể có nhiễm toan lactic và tăng lipid máu.
Các typ bệnh khác được trình bày trong bảng 3.3.
3.4. Rối loạn chuyển hoá galactose
Rối loạn chuyển hóa galactose (galactosemia) là một bệnh di truyền hiếm gặp, bệnh nhân không chuyển hóa được galactose do thiếu hụt hoặc không có một trong ba enzym chuyển hóa galactose. đó là galactokinase, galactose-1-phosphat uridin tranferase và UDP galactose-4-epimerase. Có 3 loại:
3.4.1 Loại I. Rối loạn chuyển hóa galactose kinh điển, là hình thức phổ biến và nghiêm trọng nhất do thiếu galactose-1-phosphate uridyl transferase. Trẻ bị rối loạn loại này nếu không được điều trị kịp thời với một chế độ ăn ít galactose, các biến chứng đe dọa tính mạng sẽ xuất hiện trong vòng vài ngày sau khi sinh. Trẻ sơ sinh thường trở nên khó cho ăn, thiếu năng lượng (thờ ơ), không tăng cân và tăng trưởng kém, vàng da, tổn thương gan và chảy máu bất thường. Biến chứng nghiêm trọng có thể là các nhiễm trùng, cũng có nguy cơ cao phát triển chậm, đục thủy tinh thể, những khó khăn về phát âm và khuyết tật trí tuệ.
3.4.2. Loại II. Rối loạn chuyển hóa galactose do thiếu galactokinase, thường ít rối loạn hơn loại I. Trẻ sơ sinh bị ảnh hưởng có đục thủy tinh thể, nhưng ít có các biến chứng lâu dài. Tỷ lệ mắc là 1/4000 trẻ sinh ra.
Bảng 2. Các bệnh ứ glycogen
| Typ bệnh | Enzym thiếu hụt | Biểu hiện lâm sàng |
| 1 (Bệnh von Gierke) | Glucose-6-phosphatase | Gan rất to, hạ glucose máu nặng, nhiễm toan acid lactic, tăng lipid máu, chậm lớn |
| II (Bệnh Pompe) | Amylo -1,4-Glucosldase | Trẻ em: tim to, yếu cơ, chết sớm Người lớn: yếu cơ |
| III (Bệnh Cori) | Amylo-1,6-Glucosldase (enzyme cắt nhánh) | Gan to, yếu cơ, hạ glucose máu |
| IV (Bệnh Andersen) | α-1,4-Glucan α-1,4-Glucan,
6-glucosyl transferase (enzym gắn nhánh) |
Gan to, xơ gan, chậm lớn, chết sớm |
| V (Bệnh McArdle) | Phosphorylase cơ | Chuột rút sau tập thẻ dục, một nửa số bệnh nhân có myoglobin niệu |
| VI (Bệnh Hers) | Phosphorylase gan | Gan to, biểu hiện lâm sàng nhẹ |
|
VII (Bệnh Tauri) |
Phosphofructokinase cơ |
Chuột rút sau tập thể dục, một số bệnh nhân có myoglobin niệu |
| VIII | Adenyl kinase | Co cứng, mất nước, catecholamin niệu cao, chết khi còn ấu thơ |
| IX | Phosphorylase b kinase | Gan to, nồng độ glycogen trong gan tăng |
| X | Kinase phụ thuộc AMP vòng | Gan to |
3.4.3. Loại III. Rối loạn chuyển hóa galactose do thiếu UDP galactose 4 epimerase gây ra các mô hình khác nhau về dấu hiệu và triệu chứng, biểu hiện khác nhau từ nhẹ đến nặng . Dạng lành tính gặp 1/23.000 trẻ sinh ra ở Nhật Bản; không gây ra bất thường về mặt lâm sàng. Dạng nghiêm trọng gây ra hội chứng giống với dạng rối loạn chuyển hóa galactose kinh điển, mặc dù thỉnh thoảng có mất thính giác.
3.5. Rối loạn chuyển hoá fructose
Có ba nhóm rối loạn chuyển hóa fructose, tất cả đều di truyền lặn nhiễm sắc thể thường.
- Thiếu Fructose 1-phosphate aldolase (aldolase B)
Thiếu Fructose 1-phosphate aldolase là bệnh biểu hiện lâm sàng về sự không dung nạp fructose di truyền, tỷ lệ mắc ước tính là 1/20.000 trẻ sơ sinh. Trẻ nhỏ khỏe mạnh cho đến khi ăn fructose; fructose 1-phosphate tích tụ, gây hạ đường huyết, buồn nôn và nôn, đau bụng, vã mồ hôi, run rẩy, lẫn lộn, li bì, co giật và hôn mê. Ăn kéo dài có thể gây ra xơ gan, sa sút tâm thần.
Chẩn đoán thiếu fructose 1-phosphate aldolase được khẳng định với việc phân tích enzyme trên mô sinh thiết gan hoặc bằng cách gây hạ đường huyết bằng truyền fructose 200 mg/kg tĩnh mạch, cũng có thể được thực hiện bằng cách phân tích DNA trực tiếp
- Thiếu Fructokinase
Thiếu Fructokinase, bệnh biểu hiện là tăng nồng độ fructose trong máu và trong nước tiểu, tỷ lệ mắc là khoảng 1/130.000 trẻ sơ sinh, là bệnh lành tính, không có triệu chứng và được chẩn đoán vô tình khi một chất giáng hoá không phải glucose được phát hiện trong nước tiểu.
- Thiếu Fructose-1,6-biphosphatase
Sự thiếu hụt này ảnh hưởng đến sự tân tạo glucose và kết quả là hạ glucose huyết, ceton máu và nhiễm toan, tiên lượng xấu. có thể gây tử vong ở trẻ sơ sinh.
4. Tăng đường huyết và bệnh đái tháo đường
Định nghĩa: “Đái tháo đường (ĐTĐ) là một nhóm các bệnh chuyển hoá có đặc điếm là glucose huyết tăng, hậu quả của sự thiếu hụt bài tiết insulin, khiếm khuyết trong các hoạt động của insulin hoặc cả hai”, theo Hiệp Hội ĐTĐ Hoa kỳ (America diabetes association -ADA)
4.1. Tiêu chuẩn chẩn đoán xác định bệnh ĐTĐ
Tiêu chuẩn chẩn đoán ĐTĐ (theo ADA năm 2020) dựa vào 1 trong 4 tiêu chuẩn sau đây:
- Glucose huyết lúc đói (fasting plasma glucose: FPG) ≥ 126 mg/dL (hay 7 mmol/L). Bệnh nhân phải nhịn ăn (không uống nước ngọt, có thể uống nước lọc, nước đun sôi để nguội) ít nhất 8 giờ (thường phải nhịn đói qua đêm từ 8 -14 giờ), hoặc:
- Glucose huyết tương ở thời điểm sau 2 giờ làm nghiệm pháp dung nạp glucose đường uống 75g (oral glucose tolerance test: OGTT) ≥ 200 mg/dL (hay ≥ 11,1 mmol/L).
Nghiệm pháp dung nạp glucose đường uống phải được thực hiện theo hướng dẫn của Tổ chức Y tế thế giới (World Health Organization-WHO): Bệnh nhân nhịn đói từ nửa đêm trước khi làm nghiệm pháp, dùng một lượng glucose tương đương với 75g glucose, hòa tan trong 250-300 ml nước, uống trong 5 phút.
Trong 3 ngày trước đó bệnh nhân ăn khẩu phần có khoảng 150-200 gam carbohydrat mỗi ngày.
- HbA1c ≥ 6,5% (≥48 mmol/mol). Xét nghiệm này phải được thực hiện ở phòng thí nghiệm được chuẩn hóa theo tiêu chuẩn quốc tế.
- Nồng độ glucose huyết ở thời điểm bất kỳ ≥ 200 mg/dL (hay 11,1 mmol/L), cần được thực hiện lặp lại lần 2 cách nhau từ 1-7 ngày để xác định chẩn đoán.
* Trong trường hợp không có tăng glucose huyết rõ ràng, chẩn đoán đòi hỏi hai kết quả xét nghiệm bất thường từ cùng một mẫu hoặc trong hai mẫu xét nghiệm riêng biệt.
4.2. Phân loại đái tháo đường
Phân loại ĐTĐ (theo ADA 2020), chia làm 4 loại
- ĐTĐ typ 1
ĐTĐ typ 1 là bệnh do phản ứng tự miễn, thường đưa đến thiếu insulin tuyệt đối. bệnh thường khởi phát nhanh, rầm rộ khởi phát lâm sàng với các triệu chứng ĐTĐ dần dần dẫn tới mất bù chuyển hóa. diễn tiến lần lượt như sau: Thiếu hụt insulin, không đủ để duy trì cân bằng glucose huyết nội môi gây tăng glucose huyết sau ăn,, tiến tới tăng glucose huyết lúc đói gây glucose niệu theo cơ chế lợi tiểu thẩm thấu, hậu quả đái nhiều, uống nhiều và gầy sút, cuối cùng là nhiễm toan ceton
- ĐTĐ typ 2 (do khiếm khuyết tiết insulin tiến triển trên nền kháng insulin)
Nguyên nhân gây ĐTĐ typ 2 là sự kết hợp của yếu tố di truyền nhiều khả năng có vai trò với thiên hướng kháng insulin của bệnh nhân, và với nguy cơ suy tế bào β cũng như yếu tố môi trường (ví dụ chế độ ăn, lối sống dẫn đến các yếu tố nguy cơ như BMI cao và/hoặc béo bụng.)
Đái tháo đường typ 1 và typ 2 có một số đặc điểm khác nhau ( bảng 3.3)
Bảng 3. Tiêu chuẩn phân biệt typ ĐTĐ typ1 và typ2
| STT | Đặc điểm | Typ1 | Typ2 |
| 1 | Tuổi khởi phát | <30 | >30 |
| 2 | Thể trạng | Gầy | Thường béo phl | |
| 3 | Cách khởi bệnh | Rầm rộ | Từ từ, không rõ ràng, thường không có biểu hiện hiện gì | |
| 4 | Đái nhiều, khát nước | Rỗ rệt | ít rỗ rệt | |
| 5 | Ăn nhiều, sút cân | Có | Không phổ biến | |
| 6 | Tăng ceton máu | thường có | Thường không | |
| 7 | Insulin huyết tương | Thấp hoặc không có | Binh thường hoặc tăng | |
| 8 | Peptid C | Thấp/không đo được | Binh thường hoặc tăng | |
| 9 | Lệ thuộc insulin | Có | Không | |
| 10 | Glucagon huyết tương | Tăng | Binh thường | |
| 11 | Các Kháng thể : | Có | Không | |
| Kháng đảo tụy (ICA) | ||||
| Kháng Glutamic acid | ||||
| decarboxylase 65 (GAD) Kháng Insulin (IAA)
Kháng Tyrosine phosphatase (IA- 2) Kháng Zinc Transporter 8 (ZnT8) |
||||
| 12 | Liên quan tới kháng nguyên HLA | DR3, DR4 | Không | |
| 13 | Bệnh sử gia đinh | Không phổ biến | Thường gặp | |
- Đái tháo đường thai kỳ
ĐTĐ thai kỳ là ĐTĐ được chẩn đoán trong 3 tháng giữa hoặc 3 tháng cuối của thai kỳ và sản phụ không có bằng chứng ĐTĐ typ 1, typ 2 trước đó . Thường khỏi sau khi sinh con, khoảng 50% trở thành ĐTĐ typ 2.
- Các thể đặc hiệu do các nguyên nhân khác
Các thể đặc hiệu do các nguyên nhân khác bao gồm hội chứng ĐTĐ đơn gen (ĐTĐ sơ sinh và ĐTĐ thể trưởng thành xuất hiện ở người trẻ (maturity onset diabetes of young MODY), bệnh của tụy ngoại tiết (như xơ nang tụy), bệnh ĐTĐ do thuốc hoặc hóa chất (như do sử dụng glucocorticoid, đang điều trị HIV/AIDS, hoặc sau ghép tạng).
- Tiền đái tháo đường
Tiêu chuẩn chẩn đoán tiền đái tháo đường
Tiền Đái tháo đường khi có một trong các rối loạn sau đây:
– Rối loạn glucose huyết đói (impaired fasting glucose: IFG): Nồng độ glucose huyết lúc đói từ 100 mg / dL (5,6 mmol/L) đến 125 mg / dL (6,9 mmol / L) hoặc
– Rối loạn dung nạp glucose (impaired glucose tolerance: IGT) glucose huyết ở thời điểm 2 giờ sau nghiệm pháp dung nạp 75g glucose từ 140 mg/dL (7,8 mmol
/ L) đến 199 mg / dL (11,0 mmol / L) hoặc
-Hb A1C :5,7 – 6,4% (39 – 47 mmol / mol).
*Đối với cả 3 xét nghiệm này, nguy cơ có tính liên tục, từ đầu dưới giới hạn thấp và tăng cao tại giới hạn trên. Những tình trạng rối loạn glucose huyết này chưa đủ tiêu chuẩn để chẩn đoán đái tháo đường nhưng vẫn có nguy cơ xuất hiện các biến chứng mạch máu lớn của đái tháo đường, được gọi là tiền đái tháo đường (pre-diabetes)
4.3. Các rối loạn chuyển hoá trong ĐTĐ
- Rối loạn do thiếu insulin
Thiếu hụt insulin dẫn đến tình trạng stress hormon, biểu hiện nồng độ glucagon và một số hormon khác tăng trong khi insulin giảm. Tình trạng này gây rối loạn chuyển hoá các chất.
Trong ĐTĐ, sự giảm insulin gây nên sự vận chuyển glucose từ máu vào các tế bào cơ, mô mỡ giảm; nồng độ glucose huyết tăng cao, khi vượt quá khả năng tái hấp thu của thận, glucose sẽ bị bài tiết ra nước tiểu, gây glucose niệu. Vì nước sẽ bài tiết theo glucose nên bệnh nhân ĐTĐ không được điều trị sẽ có các triệu chứng đặc trưng của bệnh là đái nhiều, uống nhiều và ăn nhiều.
Con đường đường phân bị ức chế, sự thoái hoá glycogen thành glucose tăng, sự phân giải lipid và tân tạo đường tăng. Sự dị hoá acid amin và acid béo tăng dẫn đến lượng acetyl CoA tăng. Acetyl CoA không đi vào chu trình citric mà được chuyển thành cholesterol và thể cetonic (acid acetoacetic, acid β- hydroxybutyric và aceton), gây tình trạng nhiễm acid (pH máu giảm), dẫn đến tình trạng nhiễm acid chuyển hoá.Thể cetonic tăng trong máu và đào thải ra nước tiểu. (hình 3)
- Rối loạn do tăng glucose huyết kéo dài
Tăng glucose huyết gây ra rất nhiều biến chứng ở bệnh ĐTĐ. Có bốn giả thuyết về nguyên nhân dẫn đến các biến chứng mạn tính ở bệnh ĐTĐ.
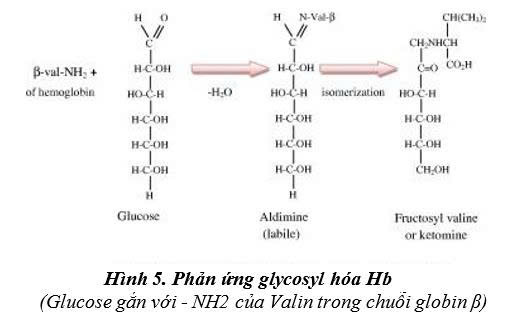
Các sản phẩm cuối của sự glycosyl hoá bậc cao (Advanced Glycosylation End Products- AGE). Các AGE_phá hủy tế bào nội bì dẫn đên thay đổi điện tích trên thành mạch, AGE làm dày màng đáy cầu thận, hậu quả là albumin niệu. Trong huyêt tương, glucose kết hợp với albumin (Alb), tạo thành fructosamin (hình 4.).Trong hồng cầu, glucose kết hợp với hemoglobin (Hb) tạo thành HbAlc (hình 5)
Hình 3. Các thay đổi chuyển hóa trong ĐTĐ
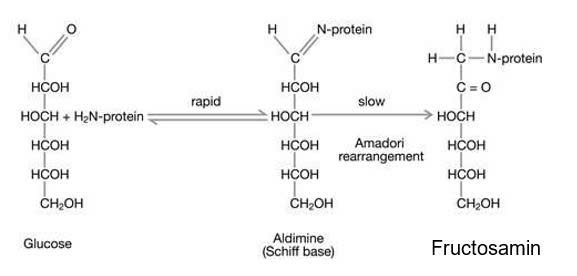
Hình 4. Sự tạo thành Fructosamin
Định lượng HbAlc và fructosamin là xét nghiệm được dùng để theo dõi trong điều trị bệnh nhân ĐTĐ.
Các gốc tự do tạo thành do phân tử glucose tự oxy hóa sản sinh các gốc tự do. Các gôc tự do này sẽ mở đầu một dây chuyền sản sinh các gốc tự do nhiều gấp bội.
Tăng chuyển hóa glucose theo con đường polyol, (hình 4). Glucose tạo thành Sorbitol không qua được màng tế bào, tích tụ trong tế bào. Sự tích tụ sorbitol trong thủy tinh thể gây tăng thẩm thấu, ảnh hưởng đến cấu trúc hữu cơ của protein có tính trong suốt, làm biến tính protein gây tăng đặc tính phân tán ánh sáng và đục thủy tinh thể.
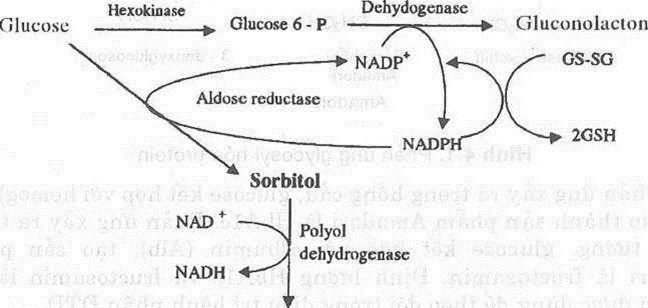
Hình 6. Chuyển hóa glucose theo con dường polyol
Tăng sự tạo thành các dẫn xuất oxy hoạt động ( reactive oxygen species – ROS) gây tăng nồng độ diacylglycerol (DAG) tăng hoạt hóa protein kinase C (PKC), ảnh hưởng đến chức năng tim mạch theo nhiều cách, chẳng hạn như điều chỉnh tính thấm nội mô, co mạch chất nền ngoại bào (ECM), tăng trưởng tế bào, hình thành mạch, kích hoạt cytokine và kết dính bạch cầu, hình thành mạch bất thường, tạo mảng xơ vữa, gây ra bệnh lý mạch máu
4.4. Các biến chứng của bệnh ĐTĐ
- Biên chứng cấp tính
Các biến chứng cấp tính của bệnh ĐTĐ có nguyên nhân do thiếu hụt insulin, thường nguy hiếm đến tính mạng người bệnh bao gồm: nhiễm toan ceton, tăng áp lực thẩm thấu do tăng glucose máu, nhiễm toan acid lactic.
- Nhiễm toan ceton
Nhiễm toan ceton huyết là biểu hiện do thiếu insulin trầm trọng. Tình trạng stress hormon gây rối loạn chuyển hoá các chất mà hậu quả là tăng các chất cetonic trong máu và xuất hiện các chất cetonic trong nước tiếu. Các chất cetonic tăng cao trong máu gây giảm pH máu và có thể gây hôn mê do nhiễm toan ceton, là tình trạng nặng tỷ lệ tử vong cao. (8- 18%).
Trước khi xuất hiện hôn mê nhiễm toan ceton do đái tháo đường một ngày hoặc nhiều hơn thường có đa niệu và rối loạn tiêu hóa kèm theo với mệt mỏi rõ rệt, buồn nôn và nôn, và cuối cùng là trạng thái lơ mơ tinh thần , tiến triển thành hôn mê.
Ở bệnh nhân nhiễm toan ceton: Đường huyết tăng, Ceton huyết tăng, Lactat huyết bình thường, Dự trữ kiềm giảm, pH giảm , mất nước nội bào, mất kali. Bài niệu tăng, Đường niệu, Ceton niệu.
- Tăng áp lực thẩm thấu
Táng áp lực thẩm thấu do ĐTĐ là tình trạng rối loạn chuyển hóa carbohydrat nặng, thường là biến chứng của ĐTĐ typ 2. Đó là một hội chứng có mất nước nghiêm trọng do bài niệu. Khi đã có triệu chứng rối loạn ý thức trên lâm sàng, lượng nước mất có thể chiếm tới 25% trọng lượng cơ thể. Ở bệnh nhân hôn mê do tăng áp lực thẩm thấu : Đường huyết tăng nhiều, Dự trữ kiềm binh thường pH bình thường hoặc tăng. Mất nước đáng kể, bài niệu tăng, đường niệu rõ rệt.
- Nhiễm toan acid lactic
Tình trạng nhiễm toan acid lactic do nồng độ acid lactic huyết tăng cao.Thường có nguyên nhân do uống Biguanid quá nhiều, do catecholamine tiết quá nhiều hoạt hóa quá trình phân hủy glucose theo con đường yếm khí tạo a. lactic. Nồng độ acid lactic huyết tăng, dự trữ kiềm giảm. pH giảm.
- Biến chứng mãn tính
4.4.2.a Biến chứng mạch máu : có 2 loại :
- Biến chứng mạch máu nhỏ :
- Biến chứng mắt: Đục thủy tinh thể. Tổn thương mạch máu võng mạc,
- Biến chứng thận được coi là biến chứng không tránh khỏi. Nồng độ acid lactic huyết tăng, dự trữ kiềm giảm, pH giảm, nguyên nhân chủ yếu của suy thận , qua 5 giai đoạn:
- Albumin niệu âm tính, creatinin huyết bình thường,
- microalbumin niệu (20 -300mg/L), creatinin huyết bình thường,
- macro albumin (Alb niệu >300mg/L), creatinin huyết bình thường, – macroalbumin, creatinin huyết tăng,
- suy thận.
- Biến chứng mạch máu lớn: Cả hai typ ĐTĐ đều dẫn đến hậu quả thúc đẩy quá trình vữa xơ động mạch và tăng hiện tượng tắc mạch do huyết khối ( thrombosis). Biểu hiện lâm sàng được chia ra 3 nhóm :
- Nhóm mạch vành
- Nhóm mạch máu não
- Bệnh mạch máu ngoại vi, chủ yếu là bệnh mạch máu chi dưới.
4.4.2.b.Bệnh lý thần kinh do ĐTĐ:
Tổn thương thần kinh cảm nhận vận động ngoại vi
Tổn thương thần kinh thực vật tự động nội tạng: hệ thống tim mạch, tiêu hóa, sinh dục.
Bệnh lý bàn chân là tổn thương phối hợp mạch máu và thần kinh. Biểu hiện sớm là giảm cảm nhận kiểu bít tất ngắn, tăng sừng hóa, phù chi dưới rối loạn bài tiết mồ hôi, cuối cùng là loét.
5. Các xét nghiệm chẩn đoán và theo dõi bệnh ĐTĐ
5.1. Các xét nghiệm chẩn đoán:
- Glucose huyết ở máu xét nghiệm ngẫu nhiên ≥ 200 mg/dL (hay 11,1 mmol/L), cần được thực hiện lặp lại lần 2 để xác định chẩn đoán. Thời gian thực hiện xét nghiệm lần 2 sau lần thứ nhất có thể từ 1 đến 7 ngày
- Glucose huyết khi đói Người bình thường nồng độ glucose huyết khi đói Khoảng 4,5-5,9 mmol/L. Theo lứa tuổi nồng độ glucose huyết có khác nhau ( bảng 4)
Bảng 4. Nồng độ glucose huyết, glucose niệu ở người bình thường
| Dịch làm Xét nghiệm | Nồng độ glucose |
| Huyết thanh/ huyết tương Người lớn | 74-104 mg/dL 4,5-5,9 mmol/L
60-100 mg/dL 3,5-5,6 mmol/L |
| Trẻ em Trẻ đẻ non
Trẻ đủ tháng Máu toàn phần Nước tiểu |
20- 60 mg/dL 1,1-3,3 mmol/L
30-60 mg/dL 1,7-3,3 mmol/L 65-95 mg/dL 3,5-5,5 mmol/L 1-15 mg/dL 0,1-0,8 mmol/L |
- Nghiệm pháp tăng glucose huyết bằng đường uống (Oral glucose tolerance test- OGTT)
Nghiệm pháp này được dùng để khẳng định chẩn đoán ĐTĐ ở những người có glucose huyết tương khi đói cao hơn bình thường nhưng nhỏ hơn 7,0 mmol/L. Thử nghiệm bao gồm việc định lượng một loạt các nồng độ glucose huyết tương ở các thời điểm trước và sau uống glucose.
Chuẩn bị bệnh nhân:
- Không tiến hành nghiệm pháp ở những bệnh nhân có bệnh lý cấp tính.
- Không dùng các thuốc nhóm glucocorticoid, thuốc lợi niệu, thuốc chẹn beta giao cảm ít nhất 3 ngày trước khi làm nghiệm pháp.
- Bệnh nhân nên duy trì hoạt động thể lực bình thường, ăn uống bình thường (bữa ăn chứa ít nhất 150 g carbohydrat) 3 ngày trước khi làm nghiệm pháp.
- Nghiệm pháp nên tiến hành vào buổi sáng sau khi bệnh nhân đã nhịn ăn 10 đến 16 giờ. Nghỉ ngơi 30 phút trước khi tiến hành nghiệm pháp.
Tiến hành nghiệm pháp:
- Lấy máu để định lượng glucose lúc đói.
- Cho bệnh nhân uống 75 g glucose hoà trong nước trong vòng 5 phút; định lượng glucose huyết ở các thời điểm 30, 60, 90 và 120 phút sau uống.
Trẻ em uống 1,75 g/kg cân nặng. Trong thời gian làm thử nghiệm, bệnh nhân nghỉ ngơi, không hút thuốc.
Ở người bình thường, glucose huyết tăng lên đến khoảng 8,3 mmol/L (150 mg/dL) trong vòng 30 đến 60 phút sau uống và sau đó giảm xuống do sự bài tiết insulin dưới tác động kích thích của sự gia tăng nồng độ glucose huyết. Nồng độ glucose huyết có xu hướng giảm xuống thấp hơn glucose huyết khi đói một ít trước khi tác dụng của insulin mất đi rồi sau đó trở về bình thường trong khoảng 3 giờ. Ở bệnh nhân ĐTĐ, nồng độ glucose huyết tăng cao hơn ở người bình thường và trở về mức độ trước khi uống một cách chậm chạp. Nồng độ glucose huyết >11,1 mmol/L ở thời điểm 2 h và một thởi điểm nào đó từ 0 đến 2 giờ thì được chẩn đoán là ĐTĐ.
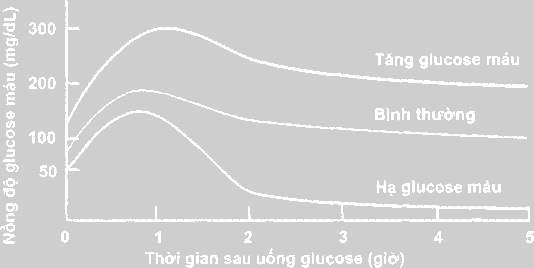
Hình 7. Đường cong dung nạp glucose ở người binh thường và người ĐTĐ
Chú ý :Nồng độ glucose trong máu toàn phần của tĩnh mạch và mao mạch có khác nhau (bảng .5)
Bảng 5. Các giá trị chẩn đoán của nghiệm pháp tăng glucose huyết đường uống
(OGTT) theo khuyến cáo của WHO (1985)
| Glucose máu toàn phần mmol/L(mg/dL) | Glucose huyết tircrng mmol/L(mg/dL) | |||||
| Tĩnh mạch | Mao mạch | Tĩnh mạch | Mao mạch | |||
| TĐ
hi đói au 2h |
≥ 6,7(120) ≥10,0(180) |
≥ 6,7(120) ≥ 11,1 (200) |
≥ 7,8(140) ≥ 11,1 (200) |
≥ ≥ |
7,8 (140) 11,1 (200) |
|
| GT | ||||||
| hi đói | <6,7(120) | <6,7(120) | < 7,8 (140) | < 7,8 (140) | ||
| au 2h | 6,7 (120)-<10,0 (180) | 7,8 (140)-<11,1 (200) | 7,8 (140)-<11,1 (200) | 7,8 (140)- <11,1 (200) | ||
5.1.3 Nghiệm pháp tăng glucose máu đường tiêm tĩnh mạch (Intravenuos glucose tolerance test- IVGTT)
Được tiến hành ở những bệnh nhân kém hấp thu hay không có khả năng dung nạp carbohydrat đường uổng. Tiêm tĩnh mạch glucose với liều 0,5 g/kg cân nặng. Định lượng glucose máu 10 phút 1 lần trong vòng 1 giờ. Thường định lượng cả insulin kèm theo.
- Glycohemoglobin ( HbA1c)
HbA1 ở người bình thường từ 5- 7% bao gồm HbA1a ( Hb gắn với Glucose-6 – phosphate và Fructose 21-6 di phosphate), HbA1b ( Hb gắn với Fructose -6- phosphate và HbA1c (Hb gắn với Glucose, chiếm 75 -80%.Vì hồng cầu sống 120 ngày vì vậy HbA1c là xét nghiệm chỉ điểm cho nồng độ glucose huyết tang trong giai đoại 2 tháng trước đó , là xeta nghiệm không chỉ để chẩn đoán xác định ĐtĐ mà còn có giá trị trong theo dõi điều trị và dự báo nguy cơ biến chứng.
5.2. Các xét nghiệm chẩn đoán phân biệt ĐTĐ typ 1 và typ 2
- Định lượng insulin
Khi đói, nồng độ insulin ở người bình thường trong khoảng 10-20 pU/ ml.
Người béo phì, insulin > 30 JJ,U/ ml, ở bệnh nhân ĐTĐ typ 1 insulin thấp hoặc không có, ĐTĐ typ 2 thể béo nồng độ insulin hoặc cao hon người béo hoặc bình thường.
- Proinsulin
Bình thường proinsulin chiếm dưới 20% tổng lượng insulin trong huyết tương. Trong một vài trường hợp bệnh lý như khối u của tiểu đảo, proinsulin chiếm tới hơn 70% . Những bệnh nhân suy thận và những thành viên của gia đình mắc chứng tăng proinsulin lành tính, nồng độ proinsulin cũng tăng.
Proinsulin lại có phản ứng chéo với peptid C trong các phương pháp miễn dịch phóng xạ (RIA) , xác định proinsulin bằng sắc ký lỏng hiệu năng cao (HPLC) hay miễn dịch hóa phát quang (ICMA) sẽ đặc hiệu hơn.
- Định lượng peptỉd C
Lượng peptid C tưong đưong với lượng insulin do tụy bài tiết . Ở những bệnh nhân ĐTĐ được điều trị bằng insulin, việc định lượng peptid C cho biết lượng insulin trong mậu là nội sinh hay ngoại sinh.
Người bình thường khi đói nồng độ peptid c thay đổi từ 0,78 – 1.89ng/mL (0.25 — 0.6nmol/L). Sau khi kích thích bởi glucagon hoặc glucose giá trị thay đổi từ 2,73 – 5,64 ng/mL (0.9 — 1.87nmol/L ), gấp 3 – 5 lần trước khi kích thích.
Peptid C trong nước tiểu thay đổi 74 ± 26gpg/L_(25 ±8,8 pmol)
- Các kháng thể
Để chẩn đoán phân biệt các typ ĐTĐ có thế xác định các kháng thế kháng tiểu đảo (islet cell cytoplasmic autoantibodies (ICA),, Tự kháng thể kháng insulin (insulin autoantibodies IAA), kháng thể kháng acid glutamic decarboxylase( GAD authoantibody) để chẩn đoán ĐTĐ typ 1.
5.3. Các xét nghiệm theo dõi trong điều trị
- HbA1C
HbA1c được dùng để theo dõi trong điều trị, tỷ lệ HbA1c ≤6,5% là đáp ứng điều trị tốt. HbA1c cũng được ADA đưa vào là 1 tiêu chuẩn chẩn đoán ĐTĐ. Hb ở người trưởng thành bình thường bao gồm HbA (95-97%), HbA2 (<3%) và HbF (< 2%). Một lượng nhỏ HbA bị glycosyl hoá tạo thành glycohemoglobin, do sự glycosyl hoá nhóm amin tự do của valin ở đầu N tận của chuỗi beta với các carbohydrat khác nhau. HbA gắn với fructose 1,6- diphosphat tạo HbA1a1, gắn với glucose-6-phosphat tạo thành HbA1a2 gắn với fructose-6-phosphat tạo HbA1b, gắn với glucose tạo HbA1c. HbA1c chiếm 75- 80% trong các loại HbA1, tương đương khoảng 4-6% của toàn bộ Hb. Bệnh nhân ĐTĐ có tỷ lệ HbAi cao hon bình thường. Đời sống của hồng cầu bình thường là 120 ngày, phản ứng glycosyl hoá xảy ra tỷ lệ thuận với nồng độ glucose trong máu, vì vậy xét nghiệm tỷ lệ HbA1c là chỉ điểm cho nồng độ glucose máu trung bình trong giai đoạn 2 tháng trước đó. Đây là xét nghiệm hữu ích cho việc theo dõi điều trị bệnh nhân ĐTĐ, dự báo nguy cơ biến chứng.
Năm 2007 đã có sự đồng thuận giữa Hiệp Hội Đái Tháo Đường Mỹ (ADA), Hiệp Hội Nghiên Cứu về Đái Tháo Đường Châu Âu (European Association for the Study of Diabetes – EAST), Liên Đoàn Quốc Tế về Hóa Học Lâm Sàng và Xét Nghiệm Y Khoa (IFCC), và Liên Đoàn Đái Tháo Đường Quốc Tế khuyến cáo diễn đạt kết quả HbA1C trên toàn thế giới bằng 3 cách sau:
+ Theo phần trăm
+ Bằng đơn vị IFCC (mmol/mol), HbA1C mmol/mol = [HbA1c % – 2,14] x 10,929
+ Bằng ước lượng glucose huyết trung bình (estimated Average Glucose=eAG), dựa trên công thức tính toán từ nghiên cứu của ADAG với đơn vị là mg/dl hoặc mmol/l.
eGA (ước lượng glucose huyết trung bình) được chuyển đổi theo công thức: eGA mg/dL = (HbA1c% x 28,7) – 46.7.
( giữa eGA và HbA1c có mối tương quan r= 0,84)
Công thức này được đưa ra từ nghiên cứu thử nghiệm kiểm soát biến chứng ĐTĐ trên 507 bệnh nhân ĐTĐ typ1 và 2 ( năm 2006 – 2008 )
Như vậy có thể nói nếu HbA1c tăng 1% thì nồng độ glucose huyết trung bình tăng 29mg/dL
Bảng kết quả tương ứng giữa HbA1C % với HbA1c mmol/mol và với ước lượng glucose máu trung bình (eGA) được thể hiện trong bảng 3.6.
Bảng 6. Các giá trị tương ứng của HbA1c%, HbA1c mmol/mol và eGA
| HbA1C | eGA | ||
| (%) | (mmol/mol) | (mmol/l) | (mg/dL) |
| 5 | 31 | 5.4 (4.2–6.7) | 97 (76–120) |
| 6 | 42 | 7.0 (5.5–8.5) | 126 (100–152) |
| 7 | 53 | 8.6 (6.8–10.3) | 154 (123–185) |
| 8 | 64 | 10.2 (8.1–12.1) | 183 (147–217) |
| 9 | 75 | 11.8 (9.4–13.9) | 212 (170–249) |
| 10 | 86 | 13.4 (10.7–15.7) | 240 (193–282) |
| 11 | 97 | 14.9 (12.0–17.5) | 269 (217–314) |
| 12 | 108 | 16.5 (13.3–19.3) | 298 (240–347) |
| 13 | 119 | 18.1 (15–21) | 326 (260–380) |
| 14 | 130 | 19.7 (16–23) | 355 (290–410) |
| 15 | 140 | 21.3 (17–25) | 384 (310–440) |
| 16 | 151 | 22.9 (19–26) | 413 (330–480) |
| 17 | 162 | 24.5 (20–28) | 441 (460–510) |
| 18 | 173 | 26.1 (21–30) | 470 (380–540) |
| 19 | 184 | 27.7 (23–32) | 499 (410–570) |
5.3. Xét nghiệm theo dõi điều trị
Trong huyết thanh, việc định lượng fructosamin phần lớn là Alb glycosyl hóa. Thời gian bán hủy của Alb là 2-3 tuần nên việc định lượng fructosamin có thể kiếm tra mức đường huyết trong khoảng 2-3 tuần trước đó. Ổ người bình thường nồng độ fructosamin huyết thanh nhỏ hơn 285 .pmol/L ( 205 – 285pmol/L).
- Microalbumin niệu
Microalbumin niệu là dấu hiệu sớm của bệnh thận trong ĐTĐ là sự tăng bài tiết albumin trong nước tiểu. Sự định lượng microalbumin niệu cho phép chẩn đoán biến chứng thận giai đoạn sớm, trước khi xuất hiện protein niệu.
Nồng độ albumin niệu vi lượng từ 20 đến 300 mg/24 giờ, protein niệu> 0,5 g/24 giờ. Có thể dùng xét nghiệm microalbumin niệu ngẫu nhiên (the random microalbumin test) hoặc tỷ số microalbumin/ creatinin (ACR) , ở người bình thương microalbumin/creatinine <30mg/g.
- . Định lượng β hydroxybutyrat huyết
Ở bệnh nhân ĐTĐ β hydroxybutyrat huyết có tương quan đến sự thay đối tình trạng acid – base hơn đối vỏi acetoacetat. Nồng độ β hydroxybutyrat huyết thay đổi trong khoảng 0.02 — 0.27 mmol/L (0.21 – 0.81mg/dL), ở người bình thường sau một đêm nhịn ăn. Ở người đã tập luyện thời gian dài nồng độ β hydroxybutyrat có thể tới 0.2 mmol/L, ở bệnh nhân ĐTĐ thường vượt qua 2mmol/L (20mg/dL).
- . Các xét nghiệm về lipid huyết
Bệnh nhân ĐTĐ cần được theo dõi các rối loạn chuyến hóa lipid thông qua việc được kiểm tra thường xuyên các thông sô” lipid máu.
Tóm tắt
Các rối loạn chuyển hóa carbonhydrat có thể làm nồng độ glucose máu tăng hoặc giảm. Đường huyết được duy trì hằng định là do sự điều hòa của gan và các hormone, trong đó quan trọng là insulin của tuyến tụy. Các rối loạn chuyển hóa carbonhydrat có thể làm nồng độ glucose máu tăng hoặc giảm.
ĐTĐ là bệnh phổ biến trong xã hội với nhiều biến chứng nặng nề và ĐTĐ là nhóm các bệnh chuyển hóa có đặc điểm là glucose huyết tăng. Việc chẩn đoán và theo dõi trong điều trị là hết sức cần thiết để giảm bớt gánh nặng cho toàn xã hội ./.
Bài viết được tham khảo từ bài viết của PGS.TS.BS.Hoàng Thị Bích Ngọc


Bài viết liên quan
Chuyên đề 9: Sàng lọc trước sinh và sàng lọc sơ sinh
Chuyên đề 8. Hóa sinh các bệnh đường tiêu hóa
Chuyên đề 7 Hóa sinh lâm sàng bệnh gan
Chuyên đề 6. Sự hình thành bilirubin và các loại vàng da
Chuyên đề 5. Hóa sinh bệnh tim mạch
Chuyên đề 4. Chuyển hóa lipoprotein, các xét nghiệm lipid và lipoprotein